��ѡ����
-
����ҩ�����˯�ߵķ���

 �����ҽ���Ŀ��պ�
�����ҽ���Ŀ��պ� 2024��03��10��
2024��03��10�� 100
100
 0
0
 2
2
-
ĥ��֢/��ҧ������ | ɶ��ૣ����˳Է�������ʱ����������Ӧ�ð����ۣ�
��˵��֪����ԭ���ܶ����ѻ���֪�������˾������ʣ��������Dz�Ӧ���нӴ��ġ�����Ϣʱ��������֮��ͨ�����ڡ�Ϣֹ��϶����Ϣֹ��϶ͨ����ָ�����졢��˵����������ʱ,������Ϣ״̬,�����ֿ�����������Ӵ������ʲ���������������֮�䱣�ֵ�Լ2~4mm��Ш�μ�϶������Լ�ƽʱ��Ծ����߿���ذ�������ҧ��һ�𣬻���ֻ�ǰ���һ��û������ҧ���������ǽ�ҧ���������أ���Щ���ѣ�����������ϵ�ʱ���ĥ����ĥ��������������������˳�������ĥ��/��ҧ����֢״�������ǹ����ĥ��֢Ϊʲô��ĥ��/��ҧ���أ�ĥ����ԭ���Ƕ��ģ�ͨ������������Щ������ҧ������ҧ�Ϲ�ϵ��Э�������ǵ���ĥ����һ�����أ�������ϡ����ؿ��ϡ�ȱ�������쳤�ȡ��ڻ����ڣ��ֶ�ͯ����ҧ�Ϲ�ϵ��Э�����Ӵ��ߵ���ʹ�������ݲ��ܺܺõ��Ǻϣ����ǻ��߳������һ������ʶ�������ʹ���������ݽ��ܽӴ�������˯�����ְ��������ͻ��ɾ������κ�����������ҹ��ĥ�����������о���Ϊ��ҹĥ����˯���ϰ��е�һ�ֱ��֣����ij��ֺ�˯���е���Ⱦ����쳣�йء�������ϵͳ����ѧ������о���ʾ��ĥ����Ϊ�ķ�����������ϵͳ��Ϣ���ݵĽ��ʶ�Ͱ���ȥ�����������쳣�ı��йء������������ؾ�������ǵ���ĥ�����߽�ҧ����ԭ��֮һ���������š�����ƣ�͡�˼����ѹ�����ͯ������ù����˷ܻ���Ƚ��ŵ���˯����Ȼ����Ƥ�ʵĴִ�������״̬��������һ���ִ����˷�״̬����ʹ��������������ĥ����ĥ��֢���߳��н��ǡ�ѹ��������������ҽ��dz̶�Խ�ߣ�ĥ��֢�ķ���Ƶ��Խ�ߡ�θ������������˵��˵ĥ��֢�ͳ����������Ⱦ�йأ����ǽ��ڵ��о�����ĥ���ͼ������Ⱦû�������ϵ��Ŀǰ����ѧ����Ϊθʳ�ܷ���������˯��ĥ��֢�йء�����������θʳ�ܷ������������ʴ̼�����������IJ���������������˯���е����ʺ;��ѣ��Ӷ�����ĥ��֢�ķ�������˯��ĥ��֢ͨ���̼���Һ���ڿɻ�����ʳ���������µ�PHֵ���͡�ĥ�����߽�ҧ����һ�ֲ�����Ҫ������Ŀǰ���µ�һЩ�о����֣�����ĥ��������Ӱ������������ij����������˵��ĥ����������һ�֡���������ʵ�����ܳ�ʱ���ĥ�����ҧ�����ܵ�������ĥ����������ͣ�����ĥ��Ҳ�л�����һ�棬������1��ĥ����Ϊ�ܹ��̼���Һ���ڣ����Է�ֹ���ֿ�ǻ��������ʶȵ���Һ�ܹ����ֿ�ǻʪ���ͳ����ķ������ա�2��ĥ����Ϊ������ά�ֹ��ܶȣ��Ӷ����ܱ�������ǵĹ�������3�����о�������ĥ����Ϊ�ܹ�������������ݻ����Ӷ�������������������ݣ����������ڸ���˯�ߺ��������о�������ĥ����˯�ߺ�����ͣ�ı������ء�4�����������У�ĥ����Ϊ�ܹ����Ӽ������Ӷ����������֪���ܼ��ˣ����Ӳ���������մ���������ˣ���ѧ���������ĥ��֢��Ӧ�ó�����ĥ����Ϊ������������һ�ֲ���ֻ��ĥ������һ���̶ȣ��������غ��ʱ���������ʹ������ĥ�𣩲���Ҫ���ơ�ĥ����ΪҪ��������أ�һ����������Ϊѧ���ƣ�1��ͨ�����������������������Ҫ�Ĺ��ǣ��������Ź�������2����������˷�˯ǰ��Ϣ���ɡ����ʵ�����١�����˯ǰ���ÿ��ȡ�������̡�����˯��������3�����ڰ����ĥ��/��ҧ����Ϊ����������һ����ʱС���ӣ��������ֻ�����/��λ��д�����ѣ���ʾ�Լ�����Լ��Ƿ���ĥ��/��ҧ�������������о�ע����⣬һ��ʱ��֮��ĥ������Ϊ���ܾ��������ơ�����ĥ����/ҧ�ϰ�ҧ�ϰ��ʹ�á�����һ�����棬����˯ǰ���������ϣ��糿ȡ�£����⼡����š��������Ҳĥ��/��ҧ��������ȫ�����������ҩ�����ƣ�1���ⶾ�˾����ء�����������˶��ϰ��ͼ�������ʧ�����ֲ�ʹ���ⶾ�˾����أ�BTX���������˶��ϰ���Ч����BTXע���볣��ĥ�����ߵ���������С���2��������ϵͳҩ�ʹ��L-��͵���������ϵͳ�������Լ���ĥ���ߵ�ĥ��������������������ġ�Ż�¡�ʧ�ߡ�����ʧ�����������ȡ����ο����ס�1.AhlbergJ,LobbezooF,ManfrediniD,PiirtolaM,HublinC,KaprioJ.Self-reportedsleepbruxismandmortalityin1990-2020inanationwidetwincohort.JOralRehabil.2023Feb24.doi:10.1111/joor.13441.2.ZhongJ,GaoX,HuS,YueY,LiuY,XiongX.Aworldwidebibliometricanalysisoftheresearchtrendsandhotspotsofbruxisminadultsduring1991-2021.JOralRehabil.2023Aug27.3.RosanaCid-Verdejo.Isthereanassociationbetweensleepbruxismandobstructivesleepapnea?Acase-controlpolysomnographicinvestigation
 ����ҽ���Ŀ��պ�
����ҽ���Ŀ��պ� 2024��01��31��
2024��01��31�� 59
59
 0
0
 1
1
-
һ��Ů��˯ǰ�Իþ�����
һ��������Ů�ԣ���������ҹ���Ѻ�Լ1��2Сʱ�ٴ���˯���ٴ���˯���ָܻ�����˯�ߣ��ٴ���˯ǰ��ʼ�������ξ��������飬���ݰ������������Է����Թ�ϵ��Ŀ��������Ů�����Թ�ϵ�ȣ��������Կ�к��Ը߳����飬��������������������IJ����������ִ��ȷ�Ӧ�����ĵ���������Ը������������ʵ�����л��ߵĸ�������dz���ͳ���أ�������˯���ϰ������ټ���һ�ֹ���˯ǰ���Ѻ����쳣�ļ��������������ڻ�����˯�����Ѻ���ʾ�����Ʒ�����ԭ������dz˯��ҩ��ͣ�ã�����Ϊ����˯��DZ���ں�������˯��ҩ�
������ҽ���Ŀ��պ� 2023��10��07��
2023��10��07�� 205
205
 0
0
 0
0
-
��ͯ˯���ϰ�
�����ͯ˯���ϰ�(sleepdisorder��SD)��ָ����ԭ�������ͯ��Ч˯��ʱ�����̣�˯����������Ϊ���ļ��������ٴ��ϳ�����Ϊ��˯���ѡ�˯�߲�����˯����ҹ���������Լ�ҹ�������ʡ�˯��֢������֢��ĥ�����쳣˯�ߣ�Ӱ���ͯ���Ľ�������ҽѧ��û�ж�ͯ˯���ϰ����ض�������������֢״���ֿɹ����ڡ����¡�����ҹ�����������䡱������֢������������ҹ�Ρ��ȷ��룬�������ؼ��ؼ��ڡ�ض������֤����������С����ҹ���ߣ�������Ѫ��ʹ��ҹ������ʹ���䡣����������ͯ˯���ϰ��IJ�����Ҫ��Ϊ��а�ַ��������อʧ�ͼ���־���˵���������Ҫ����������Ӫ��ʧ�⣬�����อ����ʧ��������������ء���ͯ��˯���ϰ������Ϊ�����࣬һ���Dz�����Ϊ�����µģ�����ԭ������ʳ������˯�߽������ҡ�˯�������ӡ���������ѹ����ȣ���һ���Ǽ���ԭ���£��磺˯������Ժ����ϰ��������ϰ�����˯����ҹ������˯�߾����ϰ���˯��������˶��ϰ��ȣ��շ�˯���ϰ��ļ����ٴ��������࣬������֡���ʳ���¶�֢�ȡ��ٴ����֣����ٴ��ϳ�����Ϊ��˯���ѡ�˯�߲�����˯����ҹ���������Լ�ҹ�������ʡ�˯��֢������֢��ĥ�����쳣˯�ߡ�˯�߲�����˯��ʧ����ָ�������ص���˯���������ʻ�ʱ����ı仯����ʧ�߶������������˯���ѡ�˯�߲�ʵ��˯�߱�dz�����Ѻ�˯�߲���ȣ���������˯���ѳ������ɱ�������һ�ֻ�ͬʱ���ڡ��뽹�ǡ����š�������ҹ��ѧϰ̫����ѧϰѹ����ͥ�и�ĸ���͵������йء�˯����ҹ�������ң����������г�������˯��ʱ���ӳ�,���ص���˯�ߺ;���ʱ��ϰ�����ӳ١��䷢�����������ڳ��ڵ��쳣��Ϣ���������������ҡ�ҹ����ָ����ͻȻ������˯���о��ѣ����л����ͬʱ���м��˿־����������Ϊ�ĸı䣬����˯���ϰ��е���̬˯�ߣ����ڷ�������˯���ϰ������ʣ�˯���з������ּ��Ƚ��Dz������ξ����������ǡ��־塢��ŭ�����Ȳ������������飬���´������������Ѻ���ʶ��������Ը����������ݡ�����֢������̬˯�ߵ�һ��,�;����ϰ��й�,���͵����з����ڿ�ʼ˯�ߺ�3h��,һ�㴦��NREM˯�ߵĵ�������ĸ��Σ���������ʱ��30s��30min���Ѻ��ܻ��䣬�ܶ�������֢״������ʧ������ʾ��ͯ������֢����������������ϵͳ�������������¡���ϣ���ϱ����ա��й������ϰ���������ϱ�����ICD-10�Է�������SD����ϱ���1)˯�߲�������˯ʱ�䣾30min��ҹ�Ѵ�����2�Σ�2)˯�߽������ң�ҹ�����ѣ��ռ���˯��3)��̬˯�ߣ�ҹ����ޡ�ʧ�ߡ�������˯�ߺ�����ͣ����߽��˯��֢��ҹ����ĥ�����ſں������������ÿ�ܷ�����3�Σ���������1���£��������κ�һ�����ϡ����ƣ�Ŀǰ��ͯ˯���ϰ����ٴ���Ԥ���棬��Ҫ�л�����չ˯�������������������ԭ���������ơ���֪��Ϊ���Ƶȷ������������о���ʾ��ͯ˯���ϰ����ʵ���Ϻ����ڹ����ɸ���������֪���ܺ���Ϊ���⡣���Ᵽ�϶�ͯ�����˯��ʱ��Ҳ�dz���Ҫ������˯��ҽѧ��(AASM)2016���״η����˶�ͯ�����������˯��ʱ�乲ʶ����������:4~12����Ӥ����˯��12~16Сʱ(����С˯)��1~2���ͯ��˯��11~14Сʱ(����С˯)��3~5���ͯ��˯��10~13Сʱ(����С˯)��6~12���ͯ��˯��9~12Сʱ��13~18�������꣺˯��8~10Сʱ����ҩ�����Ʒ���,���о����֤ʵ�������ʺ��غ���Ч�죬���������������˶�ͯ��˯�ߵִ�����������˯��DZ���ڣ�����ҹ����Ѵ���������2~3�ܵ��ʺ���Ӧ�ã��ֻ�����Ч�������������ԵIJ�����Ӧ�����Ҳ��ֻ��������ʺ��غ������ǡ������Ƶ�������ת����ҽ��֤�������ƶ�ͯ˯���ϰ�������֤������Ƣ���顢�����������ĵ�����֤�ȣ����÷����й�Ƣ������ζ�ػ���Ͻ�̩�衢����־��������������нϺ���Ч����ͯ˯����һ����Ҫ�Ҷ�̬�Ĺ��̣�Ӱ���Ž����ͷ�չ������档���õ�˯��ʹ��ͯ����״̬�ѡ���֪���ܺá��������ߵȣ���������˯����֮����Ȼ˯��������Գ���������ͨ������ʶ���������ٴ���Ҫ���Ӷ�ͯ˯���ϰ��Լ�������Ϻ����ƣ������緢�֡��������ԣ����ƻ�����˯��������������˯���ϰ��շ�����������Ԥ��ͯ˯���ϰ�����Ԥ��Ϻã����������������Եķ����������ƣ������������Ը��ƣ�����������Բ��������˯���ϰ�����Ի����������Ƹ�Ԥ������˯���ϰ����ܻ���ء�?
������ҽ���Ŀ��պ� 2023��08��03��
2023��08��03�� 265
265
 0
0
 7
7
-
˯���ϰ���Ԥ��������
�й�˯���о��ᷢ���ġ�2021�˶���˯�߰�Ƥ�顷��ʾ��Ŀǰ�й��г���3���˴���˯���ϰ����⣬˯���š�˯���á�˯���ѡ�����˯����˯�߶Ժܶ��˶��ԣ�����Ϊһ��Ŭ�����ܴ�ɵ��£�˯������Ҳ��Ϊһ���ݳ�Ʒ���ú�˯������ô�����ô�ѣ������3���˿ڵİ�ҹ�����������ʲôԭ�������Dz���˯���þ��أ�һ�����������ԭ������š��˷ܡ��������־塢���ǡ����ơ����˵Ⱦ������أ��������ǵĻ���һʱ�䲻�ܵ�����Ӧ����������������������Ž��Ǻ�������Ӧ�������������ض����µ�˯���ϰ������ڴ��ڽ��ŵĹ���״̬���߷�����һЩ���õ�����Ӷ�����˯���á������������ء�һ�����ڻ������ö�˯�������Ӱ�죻����������ij����˯ʱ������ϰ�ߡ��ġ�˯��ϰ��Ҳ�ᵼ��˯�߲��á����е���ϲ��˯��ǰ�Ⱦơ��Ȳ���߿��ȣ���������̡������˶��ȡ�Ҳ�е����ǰ�����Ϣ���࣬����������˯�ߵ�ʱ���Ҳ��ľ���һʱ���Ҳû��˯�⣬��˾ͻ����ʧ�ߵ�������ô�����˯�߲����Ѿ�����ʱ�����ͨ���ճ���ʳ�����˯�������أ�һ����ʳ����ɫ�����ʳ���ճ���ʳ�и���ɫ�����ʳ����Ҫ��ţ�̡�С�ס����ҡ�ȫ��ȣ�ˮ���е��㽶�����桢���ۡ�������Ҳ���нϷḻ��ɫ���ᡣ������ʳ����ά���ص�ʳ�����B��ά���ض�����һ�����������ã����ҡ����ơ����ࡢ����ж����зḻ��ά����B2��ά����C����ɫ����ת��Ϊ5-��ɫ����5-��ɫ�����е���˯�ߡ�������������á�����˽����˻������ˡ����桢��ݮ�����١����ʵȡ��������������ʳ��������ڵ������ʺ�Ѫѹ�����д����������������飬ά���ͼ���������˷��ԡ��̺�����Ʒ�ǸƵ������Դ����ζ��༰����Ʒ��������ϺƤ��֥�齴����������ɫ�߲˵Ⱥ��������ϸߡ��ġ��ٳԲ�����˯�ߵ�ʳ��һ�������У�����Ҫ�������͡��������嵭����������������ʳ������ͽ�ʳ�����������壬���ӳ�θ������ʱ�䣬����θ���������������������ߡ�˯ǰ���˳����桢����Ʒ�����⡢��е�ʳ�P�̼��Ե�ζƷ���ɶ��ࡢ���������༰��ʳӦ�ʵ�����������������Ӱ��θ���������ա����ٺ�������ʳ������룬���翧�ȡ�Ũ�衢���֡��ɿ����ȡ����˯���ϰ�����δ����������ҵ����أ�1������Ҫ���ֺõ���̬������������⣬��ȷ��ʶ�Լ���2�����ѹ��̫����ѧ�����ҵ��ڣ���ǿ����������3������Ŀ���������Ȥ���£��翴��Ӱ�����Ρ����죬�����֣��ͷ�ѹ����4��ƽʱ�������֣������������������⾫���ƣ����5��������Ц����������ѹ������ѷ����������������ǡ�6������ʶ�ط���������࣬�侲�ش������ַ����ӵ����飬��ʹ�������£�Ҳ��Ҫ�����ѣ����������˵�����ƽ�⣬ͬʱҲ�������滺�˵ľ���ѹ�������ѡ��ҩ�����ƣ�ҩ������Ӧ��ѭ���廯ԭ���衢��ϡ�������ԭ��1���DZ�������ҩ�non-BZDs��Ŀǰnon-BZDs��Ϊ����ʧ�ߵ���ѡҩ�2����������ҩ�BZDs��3���ʺ������弤�����ʺ������弤�������������氷���ʺ��ػ���Ƭ�ȡ������氷���ںϲ�˯�ߺ����ϰ���ʧ���߰�ȫ��Ч������û��ҩ�������ԣ�Ҳ����������֢״���ѱ�FDA�����ڳ���ʧ�ߵ�ҩ�4��������ҩ�����������ҩ��С�����Ķ���ƽ(3-6mg/d)����רһ�Կ��鰷���ƿ��Ը��Ƴ������������ʧ���ߵ�˯��״���������ٴ����������ã����ЧӦ���ص㣬����������Ϊʧ�����Ƶ��Ƽ�ҩ��֮һ��5-ѡ����5-��ɫ������ȡ���Ƽ�����ҩ���з���ɳ����������͡������͡�������ֵȣ�����ͨ�����������ͽ����ϰ�������ʧ��֢״�����з���ɳ�����������ã���ʧ������һ���Ϻõ�ѡ��5-��ɫ����ȥ��������������ȡ���Ƽ��������������Ͷ�����͡��������������ͽ���״̬������ʧ�ߡ�����������ҩ��С������ƽ������ͪ�ܾ�����Ч�����ܻ���ʧ��֢״��������������ʧ�ߺʹ���ҩ��ͣҩ��5��ʳ������������ʳ�����ֳ������Է����أ����д������á�ʳ���������������������ѱ�FDA���������Ƴ���ʧ�ߣ���˯���ѻ�˯��ά���ϰ������䷢�����õİе�����������ҩ��ͬ�����ڵ��о���ʾ�нϺõ��ٴ���Ч�����ԡ����Զ��˯���ϰ���Ԥ�������Ƹ�����Ҫ��Ը��Զ��˯���ϰ�������˯�ߡ�
 �´���ҽ���Ŀ��պ�
�´���ҽ���Ŀ��պ� 2023��07��14��
2023��07��14�� 382
382
 1
1
 3
3
-
˯�ö�Ҳ�Dz���
ѭ֤����֤ʵ��˯�߹���Ҳ��Ӱ������������Ľ���������Ӱ�����������е���˯�߹��౾����һ�ֲ������dz�Ϊ��������˯����������˯����һ��ԭ����������˯���ϰ����������ֲ��ɿ��ܵĶ�����˯�߷�����⧵���˯��̱���Լ�˯�þ��Ĵ���֡��ɷ����ڳԷ������ߡ����˽�̸ʱ�������̼��ٵ�����¸�������������С˯�ɻָ�����������������ά��̫�á����������������Ҫ��ҽԺ���ơ�����ƻ�˯���ϰ��ƾ��������ȷ��Ϻ����ơ�
 ������ҽ���Ŀ��պ�
������ҽ���Ŀ��պ� 2023��05��03��
2023��05��03�� 71
71
 0
0
 0
0
-
ѧϰ|��ͯ˯���ϰ��о���չ
ժҪ��ͯ�����õ�˯���ڶ�ͯ����������������������˸����������Ҫ���á�˯���ϰ��Ƕ�ͯ�ڳ��������ױ����ӵ����⣬��ͯ����˯������ɳ����������ڣ��������ͯ���塢��֪����Ϊ��������������أ�ͬʱҲ�dz��˷��֡���Ѫѹ������֢������֢�����Լ�����������Ҫ��Σ���ء��о���ͯ˯���ϰ������϶�ͯ���Ľ����ɳ�������Ҫ���־Ͷ�ͯ˯�ߵ��ص㣬˯���ϰ��IJ���ѧ�����͡���ϼ���������������˯������������������ռ����֮һ��ʱ�䣬�����ཡ�����ɻ�ȱ����ɲ��֡�˯���ڶ�ͯ�ijɳ�����������Ҫ���ã��ر����ڶ�ͯ�Ĵ��Է����Լ���Ӧ����������֪����Ϊ���ڵȷ�����������Ҫ�����ã�1-2�ݣ��෴��˯���ϰ�����ֱ��Ӱ���ͯ�����������Է��������һ������������Ϊ��ѧϰ����֪���ܲ���Ӱ�졣�о���ʾ˯���ϰ��Ƕ���ҽʦ���ע������֮һ��3�ݣ����40���Ķ�ͯ����������˯��˯��ά�ַ��������ۣ��ݡ�������Ϊ��ͯ������Ϊ�˷ܺö�����˯���ϰ����ⳣ�����ӣۣ��ݡ�������ȷʶ���ͯ��˯�����⣬�Զ�ͯ�Ľ����ɳ�������Ҫ��1?��ͯ˯�ߵ��ص㼰˯������˯����һ�����Ϸ�չ�Ĺ��̣����Ÿ���IJ��ϳɳ���˯��ʱ���ģʽҲ�ᷢ���仯�ۣ��ݡ�Touchette�ȣۣ��ݵ��о�������˯�ߵĽṹֻ�о����˶�ͯ�ڵı仯��Ž������ʱ�ڵ�˯��ģʽ����������˯��ģʽ�ֲ���ѭ��ҹѭ��������Ϊ������ҹ��˯����ÿ��˯�߳���3��4�裻��2��4�����ڼ䣬����������ʼ���֣��Ҵ־�����ҹ�����˯�ߡ��ڴ˽Σ������˯��������Ϊ��˯������6����ÿ�������˯2��3�Σ���ʱ��Ϊ3.5�裬����9��12���µ�ʱ��ÿ����˯2�Σ�����1�������Ժ���˯ʱ�����٣���Լ��68���Ķ�ͯ��4��ʱֹͣ��˯�ۣ��ݡ�����ҽѧѧ���Ƽ��Ķ�ͯ��ѽ���˯��ʱ��Ϊ��4��12���µ�Ӥ��Ӧ����24�裨������˯����˯��12��16�裻1��2��Ķ�ͯ˯��Ӧ��11��14�裨������˯����3������Ķ�ͯ˯��Ϊ10��13�裨������˯����6��12��Ķ�ͯ˯��9��12�衣���⣬�о���ʾ������˯�ߵĴ����뽡��״���йأ�8�ݣ������˯�߿��Ը���ע���������е���Ϊ����Ч��ѧϰ�����Ӽ���Ч�������ֱ����ؾ���ͽ������壻����˯��ʱ�����������Ƽ�ʱ�䣬���ͯ��ע��������Ϊ��ѧϰ���ⷢ���Ŀ����Խ������ӣ�˯�߲��㻹�����Ӷ�ͯ�������⡢���ˡ����֡���������֢�ķ��գ�8�ݡ�˯���ϰ���ѧ��ǰ��ͯ�н�Ϊ������һ����3��5�ꡣ������Σ�˯���ϰ����ܻ����л�������������֣���ͯ�Ͼ�������˯���ϰ����ܻᵼ�¾��������6�ݡ��о���ʾ����Ӥ��ʱ����32����41���Ķ�ͯ��3��4��ʱ˯���ϰ���Ȼ���ڣ�9�ݣ���14���µ�����ڼ䣬˯���ϰ�������5��8���ͯ�м���ռһ���10�ݡ�Simola�ȣ�11���о����֣���ѧ��ǰ��ѧ���ͯ��˯��������ѧ���ڼ�����������֢״��������16����������˯���������Ӷ�ͯ�ij嶯��Ϊ��ͬʱ���Ӷ�ͯ����ע�������ܼ��к������Ӧ��������ĸ��ʣ��������岻�ʺͽ��ǣ����������ķ��գ�10�ݡ�2?��ͯ˯���ϰ��IJ����ͯ˯���ϰ��IJ��������ӣ��ܽ����¡�2.1?��������?Ŀǰ�������͵��Ӳ�Ʒ������������ϵ��Խ�����ܣ�ʹ������ҹ�����ܵ�Ӱ�죬��Щ���տ������ʺ��صķ��ڣ��ɵ��¶�ͯ����˯�߽������ң�˯�������½��������������12�ݡ�2.2?�Ŵ�����?�������о���ʾ�ۣ��ݣ���ͯ���ڵ�˯��ʱ���ܵ��������ص�Ӱ�죬��ֵ�ù�ע���ǣ���ͯ��18�����ڵ�˯��ģʽ��������ͯҹ��˯��ʱ��ij����ںܴ�̶����ܵ��������ص�Ӱ�죬ͬʱ�о�֤�����Ŵ�������ά�ֶ���˯�ߵij���ʱ���б��ֵ���Ϊ���ԣۣ��ݡ�2.3?��������?��������������ѭ��˯�ߪ�����������ص���������ҹ���ɣ�Ƥ�ʴ��ķ��ڿ�����˯�ߪ���������������أ��о�����Ƥ�ʴ�����Ϊ��ͯ˯���ϰ������Ԥ�����ӣ�1�ݡ�2.4?��������?��ͯ�ľ���ϰ�ߡ�����������ء�ijЩ���弲����������˯�����Ⱦ������������ͯ˯���ϰ������ء������ͯ˯���ϰ��������Ա𡢾Ͷ�ѧУ�ȼ������������״������ͯ�ڵ���Ϊ������йأ�����˯����������������Ϊ������֢״֮��Ĺ�ϵ���ӣ��������Ŀǰ�����ۣ�Ҳ���ܻ�Ϊ������������ã�13�ݡ�3?��ͯ˯���ϰ��ķ��;����в�ͬ�IJ���˯����غ����ϰ���˯��������ά�ֵ����Ѷ�������˯�����Һͣ���˯�߲��㣬���������仯���������룬ע���������У�ѧϰ�ɼ������֪�ϰ���˯�������ʷ����3�棬2014�����й�˯���ϰ���Ϻ�����ָ�ϰѶ�ͯʧ�߷�Ϊ�������⣯��˯��Ϊ���Ʋ����ͺ;��ѣ�˯����������͡�3.1?˯����غ����ϰ�?˯����غ����ϰ����ɽ��ʽ���쳣����������խ�����ֲ���֯˳Ӧ���Լ�������ԭ�����¡����ּ�����֢״������ԭ���Դ�����������˯�ߺ�����ͣ���Ը������Ϊ����֪�����������ڲ���Ӱ���14-15�ݡ�����һ������о���ʾ����4����5���Ķ�ͯ����˯����غ����ϰ���˯�ߺ����ϰ��йص���֪ȱ�������ڼ�Ъ��ȱ���������������ظ�����������������Ķ�����̼����ɵģ�����ǰ��Ƥ�������16�ݡ���ͯ��˯����غ����ϰ�������˯���жϵĴ�������Ҫ���������Ϻ����������ۺ�����������Ӱ��˯�������ԣ���������ͣ��Ѫ�����Ͷ��½��������͵�������˯�ߺ�����ͣ�ۺ����������Էλ������㣨������ͣ��Ѫ�����Ͷ��½���Ѫ�и�̼�ᣩ��17-18�ݣ����������Ϊԭ���Դ�����������˯�ߺ�����ͣ�ۺ�����3.1.1?ԭ���Դ���?ԭ���Դ��������к�����ͣ��Ѫ�����Ͷ��½�����Ҫ�����ĺ��������������ѧ�ϵ�ע�������ָ���о�����10����12���Ķ�ͯ��ϰ���Եش�������ͬһ����εķǴ�����ͯ��ȣ�����ԭ���Դ����Ķ�ͯ�ƺ��и�����������ͽ��ǻ�����֢״��19�ݡ�3.1.2?������˯�ߺ�����ͣ�ۺ���?�ص��Ǿֲ�����ȫ���Ϻ�������������������ǻ���������ij����ԣ�������صĿ����������ˡ����κ�����ζ����ܷ���������ͨ����ѧ��ǰ��ͯ�η�������ߣ���Ϊ�˽�����ں������Ǽܣ��ܰ���֯��������������壩���������������������������֢״���˴����⣬��������Ϣ����Ϣ���۲쵽�ĺ�����ͣ���ÿں�����20�ݡ��ݹ��ƣ�������������ͯ�У���1����4���Ķ�ͯ�ܵ��˸ü�����Ӱ�죬�ڻ��з��ֻ��Ŵ�������DZ�ڵ�ҽѧ�����ͯ�л����ʸ��ߣ�21�ݡ�Blechner��Williamson��22�ݵ��������ᵽ������˯�ߺ�����ͣ�ۺ����ںܴ�̶���Ӱ���ͯ���������Ӿ����˶����ܡ�ѧϰ�����Լ����Գɼ���23-24�ݡ�3.2?��˯�ϰ�?������˯����һ�ֳ��ڵ�˯���ϰ�����Ҫ����Ϊ������˯��⧵��ͣ�����Ȼþ��Լ�˯����ԡ����ǵ��¶�ͯ�ռ伫����˯������Ҫԭ��֮һ��25�ݡ����ݹ���˯���ϰ������3���26�ݣ�������˯����Ϊ2�����ͣ���1��������˯��1�ͣ��������ǰ��켫����˯����ʳ���ت�1���ڲ��㣬���߳������������ϰ���ͻȻ�Լ��������˶�������⧵���27�ݣ���2��������˯��2�ͣ��������ǰ��켫����˯�Ҳ�����ʳ����ȱ����⧵������ݻ������ߺͶർ˯��������Ϊû������ԭ���µ��ռ���˯��26�ݡ�������˯��1�ͱ�ȷ��Ϊ��һ�������ļ������������������Ż����Ե�Ӱ�죬�������ڷ���ʱ�ڡ����������˿��У�������˯����������Ϊ0.02����13�ݡ���Լ30���ķ�����˯�������ڶ�ͯʱ�ڱ��ֳ������֢״��16���Ļ�����10��֮ǰ�Ϳ�ʼ��������֢״��25�ݡ����������ʺܸߣ����Կ��ܵ��˷�����˯���ķ����ʣ�ÿ10���˵ķ�����ԼΪ1.37�ˣ�27-28�ݡ�3.3?��̬˯��?��̬˯�߱���Ϊ��һ�����ض���˯�ߡ�˯�߽λ�˯�߾��ѹ����йص��쳣��Ϊ������������¼����ϰ�����Ҫ��Ϊ����1���ǿ����۶������ϰ���˯��֢��˯��֢������2�������۶�˯����Ϊ�ϰ�����3�������ϰ�����4���������ۺ����������ϰ������ͳ���ֲᣬ2013������ѧǰ��ͯ���������Ϊ��ͯ�����ڴ�����״̬��˯�ߡ������۶�˯��ǿ����۶�˯���ڼ����������������������10��ǰ���½�����Щ˯���¼�����Ӱ�캢�ӵĽ���������Ӱ�쵽������ͥ��Ա��˯�ߣ������˵ĵ��ǡ�3.3.1?�ǿ����۶������ϰ�?�ǿ����۶������ϰ�����˯�����ҡ�˯��֢��˯��֢��Ҳ����Ϊ�����ϰ�����Ϊ�����Էǿ����۶�˯�߲���ȫ�ı����ѡ�ͨ������Щ�¼������ڴ���ȷǿ����۶���˯�߽Σ�3��˯�߽���ǿ����۶�˯�ߵĽ���Σ�˯�߽Σ�2���1��������״̬���ֿ��ܷ��������ϵ�ǰ����֮һ����Ϊ��3˯���ڸ�ʱ����Ϊ�ձ顣��1��˯�����Ҵ�����2��5��Ķ�ͯʱ�ڣ���ͯ����2��3����ͻȻ���������ڴ����������ߴ�У�ͬʱ���ֳ�����ͶԿ�ͷ��������ַ�Ӧ����ʱ���г������沿���죬��������5��20�����ȣ������峿���Ӳ��ܻ�������Щ�¼�����2��˯��֢ͨ��������˯�߿�ʼ2��3���ڣ�֢״����ΪͻȻ��������С���������ë�ͼ������º��ܻ��䣻��3��˯��֢����Ϊ�������ڴ��������������������ڷ�����������Ĵ��ε���������Ŀ�ĵĻ���������ϲ��ǵ÷��������顣����3�ּ�������Ϊһ���Ŵ����ԡ����⣬�����Ժ����ϰ����������ۺ�����θʳ�ܷ���������Ҳ����Ϊ�շ����ؼ���ִ�˯���о��ѣ�29�ݡ�3.3.2?�����۶�˯����Ϊ�ϰ�?�����۶�˯����Ϊ�ϰ����Գ嶯�����������ϵı�����ΪΪ������ǿֱ�Լ�����������м�֫������ɳ鴤�����ӵ�֫�����ƣ��ߡ��������У���Ц�ȣ������ڳ�������֢״ʱ���������ڴ��ϡ��ü�����ͯ��ʱ�ں��ٷ�����ȱ��ͯ���ڷ�����������ף�ֻ����������������30�ݡ�3.3.3?�����ϰ�?�����ϰ�Ϊ����˯���������ķ������������������˲������ξ���ͨ���漰�־���ǣ���Ҳ������ŭ�����ˡ��������������������26�ݡ�����ѧǰ��ͯ�У����ξ����������ܼܺ����塢��л���Ű�������Ƕ�ͯ��������ج�ε�ԭ��3.3.4?�������ۺ���?�������ۺ�����һ������֧��ĸо��˶��ϰ�������Ϊ�������������ֵ�֫�岻�ʣ�ͨ��������֫��ֹ��ͨ���˶���ʱ�������ø��Ӷ���ͯͨ���������Ȳ��С��������С��������IJ�����о�����һ����Ҫ�ƶ���֫�ij嶯����Щ֢״��Ӱ��˯�ߵ�������ά��������ƣ�͡�ע���������л�����IJ���������о���ʾ���������ۺ������й����˿��еĻ�����Ϊ2.2��������8��11��Ķ�ͯΪ1.8����12��17���������Ϊ2.4����31�ݡ�3.4?��ͯ��Ϊʧ��?��ͯ��Ϊʧ���Ƕ�ͯ�������ʧ��ԭ��֮һ��������Ϊ��ͯ�������ض��Ĵ̼������弰��˯�����������ٴ����ߵĻ�������û����Щ����������£�˯��ʱ��ᱻ�Ƴ١�Ӱ���ͯ��˯���������ذ�����ĸ��������˯��ǰ��ʳ���ü������͵��ص��ǣ����ڻ������ò���֣�������˯��ʱ���ӳ١����磬�ܾ��ϴ�˯��������˯ǰ����Ҫ���ˮ��ʹ��ϴ�ּ䡣��Ҫ����˯���ѣ���һ����˯�Ͳ����ٳ���ʧ�������32�ݡ�4?��ͯ˯���ϰ������4.1?���ܵ�˼ά��?���ڶ�ͯ˯���ϰ��ļ����������Ҫһ����ϵ�ǰҽѧ����ѧ�������ۺϿ��ǵĸ��Ӷ�ά��������ˣ��Զ�ͯ˯���ϰ�����Ϻ������������е�ȷ�б�����Ҫǿ�����ǣ��߱�ȫ���˯��״��������ʷ���Լ�������˯�����������⣬Ϊ��ͯ˯���ϰ�����Ϻ������ṩ�˻�����4.2?��ϸ�IJ�ʷ�ɼ�?��ʷ�IJɼ�����Ҫ�������Ӻ����ٸ�ĸ�е�һλ�����ˣ�����ʷ�����йط���ʱ�ı��֡�����ʱ�估��˯��������ߵ�ϸ�ڱ仯���ڶ�ͯ�У�������ά��˯�ߵ�����Ҳ������һ�־������������ף��罹��֢���ľ��ϰ�����ͯ�ද֢��4.3?����������?���˯������������ۻ�۵�������Ŀǰ���ڶ�ͯʧ�ߵ�����������Ҫ�DZ����ʾ�����������ͯ˯��ϰ�ߵ����ʾ���Children��sSleepHabitsQuestionnaire,CSHQ���������ͷ������ҵõ���֤�㷺Ӧ�á�CSHQ���ʾ����ݰ���˯��ʱ�䡢��ʱ�䡢˯��ʱ�������������˯���ϰ��������������������4��10��Ķ�ͯ��33�ݡ����ö�ͯ�ռ�����������������11��12���ͯ���ռ�����̶ȡ�4.4?�ർ˯���?�ർ˯���������˯�ߵĿ����ݣ�����Ϊ�Ƕ�ͯ˯�ߺ����ϰ���ϵĽ�������������˯�ߡ���������������������ͬʱ��˯�߽ṹ�����彻���������¼������������ѡ�֫���˶������ʺ��������ƶ��Ƕ�˯��ѧ�����ı�������һ�ֺ��м�ֵ�ķ�����Ҳ��������ϰ���Դ���������˯�ߺ�����ͣ�ۺ���Ψһ�ɿ��ķ�����ͬʱҲ��������������˯�ߺ�����ͣ�ۺ����͵�ͨ���ۺ�������ͯ�Ķർ˯�������ڶԶ�ͯ�ѺõĻ����н��У������ڶ�ͯ��������ʱ�����ṩרҵ�Ľ��ͣ�34�ݡ�4.5?�嶯��¼���?�嶯��¼�������ڿ�������ͯҹ���˯��ģʽ����һ�ּ��Ķ�ͯ˯�ߣ������������ߡ����ʽ�嶯��¼�������������ֱ���ͨ�������������˯�ߣ������ڸ������ͯ��5?��ͯ˯���ϰ�������5.1?��Ϊ����?��ͯ˯���ϰ���÷�������Ϊ���ƣ���Ϊ��Ԥ�����ƶ�ͯԭ����ʧ�ߵ���Ҫ������17��35�ݡ���Ҫ�����������õ�˯������ϰ�ߣ��Լҳ��������������ȷ�������ĸ��֧�֡������Ͱ�ο��˯������Ľ���൱��Ҫ��Ӧ�˽⺢��DZ�ڵ����ǡ�����ʱ�������֧�֣������ֱܴ��ؿ��źͳͷ���5.2?ҩ������?����ȱ��ҩ�����Ƶ���Ч�ԡ���ȫ�Ժ������Է�����㹻֤�ݣ�ҩ�����Ƹ����ǻ����ٴ����飬ֻ�е���Ϊ������Ч����Ч����������ʱ���ܶ�ʱ����ҩ����Ҫ���ܼ����Ӧ�ɾ�ͨ��ͯ˯��ҽѧ��ר��ʵʩ�������������������κ�һ��ר����������16�����¶�ͯʧ�ߵ�ҩ�5.3?����?���������˯�ߺ�����ͣ�ۺ��������ƣ�������ͣ���������г�������Ϊ��ѡ����������������ǿ����Ҳ����Ϊ����������6?С��˯���������е�һ����Ҫ�������̣��ɴٽ�����������ƣ�ͼ��ָ�������˯������������������������ǿ����ĵֿ�����������ϵͳ�������졢����Ĵ��������й�ϵ���ڶ�ͯ�ڣ�˯���Ƕ�ͯ���������д��ԵĻ������ʽ��������˯�������ڶ�ͯ���������������ͯ����֪���ܡ�ѧϰ��ע����������أ������ڴٽ�����������ѧ���ͯ�粻�ܹ�����㹻�����õ�˯�ߣ���Ӱ�����������������������Ϊ��ע�����ȷ�������⡣ͨ����ϸ��ѧϰ�˽��ͯ˯���ϰ����ƶ������ƶ�ͯ˯���ϰ���Ϻ�����ָ�ϣ���ǿ�ٴ�ҽʦ����Ϊ���ƺ�ҩ�����Ʒ������ѵ��������չ��ͯ˯��������������߶Զ�ͯ˯���ϰ�������ˮƽ�������ڶ�ͯ�Ľ����ɳ����ο����ף�������,���ǻ�,������.��ͯ˯���ϰ��о���״[J].�л�ʵ�ö����ٴ���־,2018,33(5):4.
������ҽ���Ŀ��պ� 2023��01��17��
2023��01��17�� 513
513
 0
0
 1
1
-
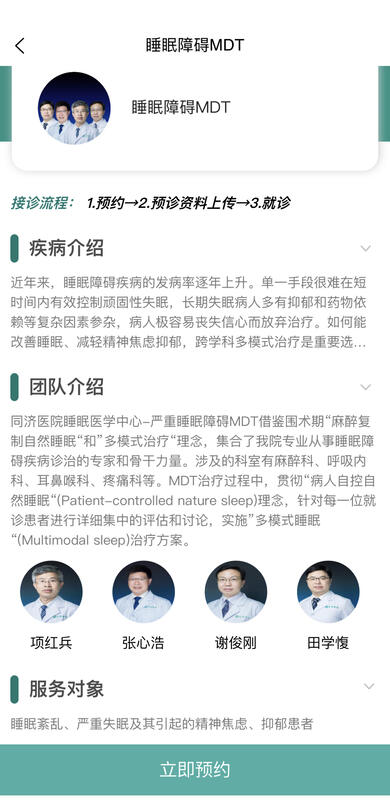
ͬ��ҽԺ��˯���ϰ�MDT������ѿ���
��������˯���ϰ������ķ�����������������һ�ֶκ����ڶ�ʱ������Ч���������ʧ�ߣ�����ʧ�߲��˶���������ҩ�������ȸ������ز��ӣ����˼�����ɥʧ���Ķ��������ơ�����ܸ���˯�ߡ����ᾫ������������ѧ�ƶ�ģʽ��������Ҫѡ��ѧ�ƻ��TMulti-DisciplineTreatment��MDT����ͬ��ҽԺ˯��ҽѧ����-����˯���ϰ�MDT���Χ���ڡ�����������Ȼ˯�ߡ��͡���ģʽ���ơ����������Ժרҵ����˯���ϰ��������ε�ר�ҺǸ���������MDT�����й᳹�������Կ���Ȼ˯�ߡ�(Patient-controllednaturesleep)������ÿһλ���ﻼ�߽�����ϸ���е����������ۣ�ʵʩ����ģʽ˯�ߡ�(Muitimodalsleep)���Ʒ�����
 ����ҽ���Ŀ��պ�
����ҽ���Ŀ��պ� 2022��11��03��
2022��11��03�� 1333
1333
 0
0
 18
18
-
Ϊʲô��˯������ǰ��ҹ��dz˯�߷ֲ��ں��ҹ��
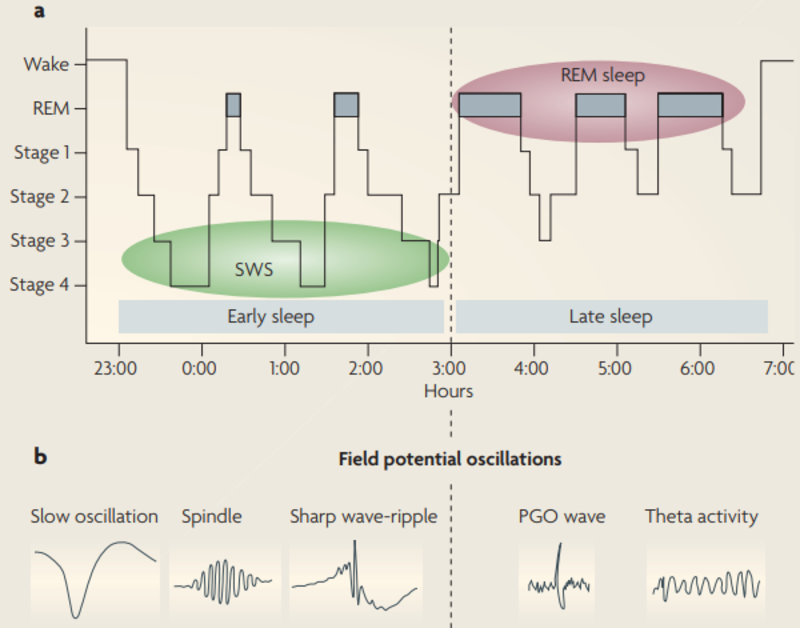
��ǰ����������ǽ���������������ҹ˯���зǿ��ٶ��ۣ�NREM��˯�ߺͿ��ٶ��ۣ�REM��˯�߽��淢����˯���ǴӾ���״̬���Ƚ���NREM˯�ߣ���1�ڿ�ʼ��1�ڳ���Լ3��7���ӣ�Ȼ�����2�ڣ�2�ڳ���Լ10��25���ӣ����Ž���3��4��˯���ڣ�SWS�ڣ������ڴӼ����ӵ�һСʱ���ȡ���˯���ڽ�����˯���ֻص�2�ڻ�1�ڣ�dz˯���ڣ���Ȼ��ת���һ��REM˯�ߣ���ɵ�һ��˯�����ڡ���һ��˯�����ڵ�REM˯��ͨ������ʱ����ݣ�Լ5��10���ӡ������˳��ش�NREM˯�߿�ʼ����dz��1��2�ڣ����3��4�ڣ���dz��1��2�ڣ�������ڶ���REM˯�ߡ���һ��REM˯������һ��REM˯��ƽ�����ʱ��Ϊ90���ӣ�һ�������ÿ��Լ��4��6���������ڡ���ǰ��ҹ������90���ӵ������д�ʱ�䶼������ȵķǿ����۶�˯����ռ�ݵģ��������۶�˯�ߺ��٣�����Դ���ͼ�п������������ǽ�����ҹ��ʱ�����ֽ����Ե�ƽ�ⷢ���˱仯����ʱ�䶼���ɿ����۶�˯��������������û����ȵķǿ����۶�˯���ˡ�Ϊʲô����Ȼ�������ô��ֶ����ӵ�˯�߽η���ʽ�أ�Ϊʲô�ǿ����۶�˯�ߺͿ����۶�˯�ߵ����ڻ�ϵ�ѭ���أ�Ϊʲô�����Ȼ�����б���ķǿ����۶�˯�ߣ�Ȼ���ٿ�ʼ���б�Ҫ�Ŀ����۶�˯���أ�Ϊʲô�������������أ�Ŀǰ��Ϊ���ϵ������ǣ��ǿ����۶��Ϳ����۶�˯��֮�䲻ƽ�������������Ǻ��б�Ҫ�ģ���������ҹ���������ؽ����������ǵ���·���Ӷ��������������Ĵ洢�ռ䡣���ڴ洢�������Ԫ���������������ޣ����Լ���洢����Ҳ���������ǵĴ��Ա����ڱ�������Ϣ������Ϣ�����㹻�Ŀռ�֮���ҵ������ƽ�⡱��Ҫ��ƽ�������洢��ʽ������Ҫȷ����Щ���������ʵĺ�ͻ���ģ���Щ�������ص��ġ�����ģ����߸���û������ġ���ǰ��ҹռ��������λ����ȷǿ����۶�˯�ߵ�һ���ؼ���������̭��ȥ������Ҫ�������ӡ����֮�£�����Щʱ��ʼռ�Ϸ�Ŀ����۶�˯�ߵ����νΣ����ڼ�ǿ��Щ���ӷ���������Ҫ���á��������߽���������������ٿ��Եõ�һ���Ľ��ͣ���˵��Ϊʲô���������͵�˯���������϶��ڽ��棬Ϊʲô��Щ����һ��ʼ�ɷǿ����۶�˯���������������۶�˯�����°�ҹռ����������λ������һ����һ�����������һ��������Ʒ�����ȣ���������ԭ���Ϸ���һ�������ϣ���һ����ԭ�Ͼ���ÿ��˯��ǰ�Ѿ�������Դ�����䣬�����µĻ��Ǿɵģ����������dz���ȥ�������Ķ��ಿ�֣���ʱ��ķǿ����۶�˯�ߣ�,�˺���Լ�̵ؼ�ǿһЩ����ϸ�ڣ����ݵĿ����۶��ڣ�����һ�ι����ٷ����������ڶ��ֵ�������һ�νϳ��ķǿ����۶�˯�߽Σ�,����ǿ��һЩ���е�ϸ�ܹ���(�Գ�һ��Ŀ����۶�˯�ߣ��������������ڵĹ��������������ƽ���Ѿ������˱仯�����еĺ����������Ѿ���ԭʼ�����е�̳����ˡ���ʱʣ�µ����������Ҫ�ˣ����ܼҵĹ��������蹤��Ҳ����ת����Ŀ����ǿ������Ԫ�أ���ǿ�����ԣ���Ҫ�Ƕ��ڿ����۶�˯���ܵ�����ʣ�µ��������������ǿ����۶�˯�ߣ���ͨ�����ַ�ʽ��˯�߿��Ժܺõع����ͽ�����ǵļ���洢Σ�������ǿ����۶�˯�ߵ��������������ھ�ռ����������λ���ڴ�֮�����۶�˯�߲���Э��������Ӳ�����ϸ�ڡ���Ϊ��������ϱ仯�����ǵļ����ĿҲ���벻�ϸ��£��������Ǵ洢�������Դ�������ԶҲ������ɡ���ˣ�����ÿ������Ҫһ���µ�˯�����еIJ�ͬ�Σ����ܸ���ǰһ����¼��Զ��������ǵļ������硣���ǽ����˷ǿ����۶��Ϳ����۶�˯�ߵĽ����ԣ��Լ�������ҹ��ֲ���ƽ����һ��ԭ���ܻ�����������ԭ�����������ɷǿ����۶�˯����ǰ��ҹռ�����������ſ����۶�˯�����賿ռ������ģʽ�д���һ�����գ��������������ҹʱ����˯������Ϊ����һ�����ᣬ��Ͳ���������8��������Ա�֤8��Сʱ��˯�ߣ����DZ���������6������ô���ʧȥ����˯�ߣ�����˵����Ӧ����25%,��Ϊ����6�������2��Сʱ��˯��ʱ�䣬��ͨ����˯��ʱ����8Сʱ�����Ⲣ����ȫ��ȷ����Ϊ��Ĵ���������Ĵֿ����۶�˯�߶�����������ҹ��������ʱ���Ҳ�����糿����Щʱ�����Լ�ʹ���˯��ʱ��ֻ������25%,��Ҳ����ʧ60%��90%�Ŀ����۶�˯�ߡ�����ʵ��˫��ġ������������8������������ֱ���賿2����ϴ�˯������ô��ͻ�ʧȥ��������ȷǿ����۶�˯�ߡ�����൱�ڲ��������ʳ��������ֻ��̼ˮ������������ȱ�������ʶ�����Ӫ������������ȱ���ǿ����۶�˯������۶�˯�ߡ�����Ȼ�ֱ�����ڲ�ͬ�Ĵ��Ժ����幦�ܣ������߶�������Ҫ�����ᵼ������������;������⡣
 ����ҽ���Ŀ��պ�
����ҽ���Ŀ��պ� 2022��10��22��
2022��10��22�� 3293
3293
 0
0
 4
4
-
ÿ������һ����Сʱ��һ����ô��

 ����ΰҽ�����������պ�
����ΰҽ�����������պ� 2022��10��11��
2022��10��11�� 139
139
 0
0
 0
0
˯���ϰ���ؿ��պ�

�´���ҽ���Ŀ��պ�
�´��� ����ҽʦ
��ҽ�ƴ�ѧ����������ͯҽԺ
���ڿ�
4485��˿1.4���Ķ�

������ҽ���Ŀ��պ�
������ ������ҽʦ
����÷ƽ̨/�й������ž���ҽԺ��һҽѧ����
���ڿ�ҽѧ��
3858��˿3.3���Ķ�

���IJ�ҽ���Ŀ��պ�
���IJ� ����ҽʦ
Ѯ������ҽԺ
����
84��˿2.3���Ķ�
-

 �Ƽ��ȶ�5.0���� ������ҽʦ�����е�������ҽԺ ������
�Ƽ��ȶ�5.0���� ������ҽʦ�����е�������ҽԺ ������˯���ϰ� 70Ʊ
����֢ 29Ʊ
����֢ 29Ʊ
�ó���˯���ϰ�����֢������֢��ǿ��֢���罻�ֲ�֢���ɲ�֢��������ʽ�ϰ���������֢��˫������ϰ�������Ӧ�����ϰ��������������ϰ���ѧҵ���⡢�˼ʹ�ϵ��������μ������ϰ����������ơ� -

 �Ƽ��ȶ�4.7֣�鴫 ��������ʦ����������ҽԺ ˯��ҽѧ����
�Ƽ��ȶ�4.7֣�鴫 ��������ʦ����������ҽԺ ˯��ҽѧ����ʧ�� 156Ʊ
˯���ϰ� 48Ʊ
����֢ 5Ʊ
�ó���ʧ����ʧ����صĽ������������������Σ�����ʧ����֪��Ϊ�Ʒ���CBT-I������ʧ�ߣ������˯���ѡ�˯��ά�����ѡ�ҹ����������˯��˯���������˯�����⣬���ٶ���ҩ�����������ܷ��������ӽ��ɵ�����˯��ģʽ�ͽ���������˯����̬��(���ܿ�ҩ) -

 �Ƽ��ȶ�4.6���� ����ҽʦ�����е�������ҽԺ ������
�Ƽ��ȶ�4.6���� ����ҽʦ�����е�������ҽԺ ������˯���ϰ� 50Ʊ
����֢ 25Ʊ
ʧ�� 21Ʊ
�ó�������ҽ�������˯�ߡ����ǡ�������˫�ࡢǿ�ȡ�Ӧ���ϰ��������������Լ������������ʧ�ߡ���ҹ�����ϰ���




